Heparin ist ein direktes Antikoagulans, das die Entstehung von Thrombosen verhindert und die Blutgefäße blockiert. Heparin-Injektionen gelten als die sicherste und wirksamste Form. Da mit der richtigen Dosierung Nebenwirkungen vermieden werden können, die während der Behandlung mit Salbe unvermeidlich sind.
Materieller Inhalt:
- 1 Die Zusammensetzung der Droge
- 2 Pharmakologische Wirkungen, Pharmakodynamik und Pharmakokinetik
- 3 Warum werden Heparin-Injektionen verschrieben?
- 4 Gebrauchsanweisung des Arzneimittels
- 5 Während der Schwangerschaft und Stillzeit
- 6 Wechselwirkung
- 7 Gegenanzeigen, Nebenwirkungen und Überdosierung
- 8 Antikoagulans-Analoga
Die Zusammensetzung der Droge
Injizierbares Heparin ist eine farblose Flüssigkeit, die intravenös subkutan verabreicht wird. Das Medikament enthält den Wirkstoff Heparin-Natrium, 5000 IE.
Neben ihm bestehen Injektionen aus:
- Natriumchlorid;
- Benzylalkohol;
- Wasser zur Injektion.
Ein Karton enthält 10 Glasampullen.
Pharmakologische Wirkungen, Pharmakodynamik und Pharmakokinetik
Gebrauchsanweisung behauptet, dass der Wirkstoff Thrombosen erfolgreich beseitigt, eine erhöhte Blutgerinnung nicht zulässt. Heparin senkt nach dem Eindringen in den Körper den Cholesterinspiegel im Blut. Darüber hinaus hat das Medikament eine positive Wirkung auf den Zustand des Plasmas, hilft bei der Beseitigung von Chylomikronen aus dem Kreislaufsystem.
Wichtig! Es ist verboten, Heparin als cholesterinsenkendes Medikament zu verwenden, wenn eine Veranlagung zu Blutungen besteht.
Heparin-Injektionen werden verschrieben, um Faktoren zu eliminieren, die zu einer erhöhten Blutgerinnung führen.
Das Medikament hat nach Erreichen des betroffenen Bereichs die folgenden pharmakologischen Wirkungen:
- erlaubt nicht die Synthese von Thrombin;
- erlaubt keine Blutgerinnung;
- hält das notwendige Maß an Gefäßpermeabilität aufrecht;
- ermöglicht die natürliche Auflösung von Blutgerinnseln;
- verbessert die Durchblutung des Myokards;
- führt zu einer Senkung des Cholesterins im Kreislaufsystem;
- erlaubt keine Immunantwort auf eine Organtransplantation;
- reduziert den Entzündungsprozess von Blutgefäßen;
- Hilft das Immunsystem zu unterdrücken, um Autoimmunerkrankungen zu bekämpfen.
Die Injektionslösung beginnt ihre Wirkung unmittelbar nach dem Eindringen in den Körper. Die Wirkung des Arzneimittels ist jedoch kurzfristig und beträgt bei intravenöser Verabreichung nicht mehr als 5 Stunden. Wenn die Injektionen subkutan verabreicht wurden, beginnt die Wirkung nach einer Stunde und dauert etwa 12 Stunden. Darüber hinaus verändert Heparin die Zusammensetzung des Blutes, doch dieser Vorgang dauert nur kurze Zeit. Der Stoffwechsel erfolgt in den Leberzellen, der Wirkstoff wird über die Harnwege ausgeschieden.
Warum werden Heparin-Injektionen verschrieben?
Heparin-Injektionen werden für verschiedene Krankheiten verschrieben.
Normalerweise werden sie für folgende Zwecke verwendet:
- Behandlung von thromboembolischen Pathologien;
- Prävention von Gefäßverstopfung;
- Therapie bei Thrombose durch Herzinfarkt;
- Beseitigung von Blutgerinnseln in Arterien;
- Blutreinigung;
- Behandlung von Vorhofflimmern;
- Behandlung der tiefen Venenthrombose;
- Kampf gegen Leukoplakie;
- Beseitigung von Mikrozirkulationsstörungen.
Hinweis! Heparin-Injektionen werden üblicherweise gleichzeitig mit Fibrinolysin angewendet. Dieser Komplex beschleunigt die gerinnungshemmende Wirkung.
Zusätzlich wird Heparinlösung zur Behandlung von Venenkathetern verwendet. Das Medikament wird Patienten mit Herzischämie verschrieben, um akute Thrombosen, plötzliche Todesfälle und das Wiederauftreten eines Herzinfarkts zu verhindern.
Gebrauchsanweisung des Arzneimittels
Das beste Ergebnis ist die intravenöse Verabreichung von Heparin-Lösung. Dadurch tritt eine stabilere Wirkung auf, die seltener zu Komplikationen wie Blutungen führt. Die Dosis des Arzneimittels wird individuell unter Berücksichtigung der Art der Erkrankung und ihrer Schwere berechnet.
Hinweis! Wenn bei Kindern Heparin eingeführt werden muss, wird dieser Vorgang über eine Pipette durchgeführt.
Typischerweise werden Injektionen von einem Arzt gegeben, manchmal im Stadium der Ersten Hilfe, wie bei einem Myokardinfarkt. In der Anfangsphase der Behandlung beträgt die tägliche Dosis 15.000 Einheiten. In einem Krankenhaus wird die Dosis normalerweise auf 40.000 Einheiten erhöht. Die maximale Dosierung wird in vier Teile aufgeteilt, und zwischen den Injektionen muss eine Pause von vier Stunden eingehalten werden.
Wichtig! Während der Behandlung jeden zweiten Tag ist eine Überwachung der Blutgerinnungszeit erforderlich. Vor dem Hintergrund der Therapie sollte sie nicht um das Zweifache des Durchschnitts überschritten werden.
Um eine Verschlechterung des Zustands des Patienten zu verhindern, sollte das Medikament schrittweise abgesetzt werden. Jede Injektionsdosis wird um 5.000, 2.500 Einheiten reduziert, was eine Verlängerung der Zeit zwischen den Intervallen nicht zulässt. Allmählich werden Antikoagulanzien mit indirekter Wirkung in den Therapiekomplex eingeführt. Nach Beobachtung des Patienten wird Heparin in einem stabilen Zustand durch indirekte Antikoagulanzien ersetzt.
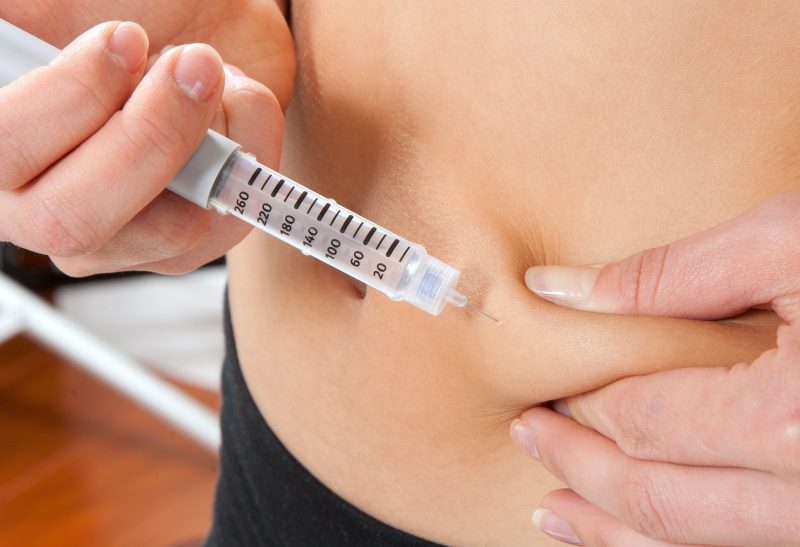
Heparin wird häufig in den Bauch gespritzt, wozu ein Arzt konsultiert werden muss, der die Injektionsstelle markiert, da auf diese Weise am häufigsten eine Selbstbehandlung durchgeführt wird. Durch "Tipps" eines Arztes wird vermieden, dass eine Injektion in ein Gefäß erfolgt (falsche Injektion).
Subkutane Injektionen werden morgens oder abends nach ärztlicher Verordnung verabreicht. In der Regel werden für den Eingriff Insulinnadeln verwendet, die sich kaum anfühlen und bei der Anwendung keine Schmerzen verursachen. Wenn es nicht möglich ist, eine Injektion in den Magen zu injizieren, ist es möglich, sie in den Oberschenkel und die Schulter einzuführen.
Während der Schwangerschaft und Stillzeit
Bei Bedarf ist die Ernennung von Heparin-Injektionen während der Schwangerschaft möglich. Sein Wirkstoff dringt nicht durch die Plazentaschranke. Somit schadet das Medikament dem Fötus nicht.Es ist auch nach den Indikationen der Behandlung während des Stillens möglich. Aber stillenden Frauen wird empfohlen, das Medikament in der Mindestdosis zu verwenden, was das notwendige Ergebnis liefert, da es möglich ist, Osteoporose und Wirbelsäulenerkrankungen zu entwickeln.
Wechselwirkung
Heparin-Injektionen sollten bei bestimmten Medikamenten mit Vorsicht angewendet werden.
Die gleichzeitige Anwendung mit diesen Gruppen führt zu einer verstärkten Wirkung von Heparin:
- nicht-steroidal;
- Dipyridamol;
- Calciumsekretionsblocker;
- Darm-Antibiotika.
Folgende Wirkstoffgruppen schwächen die Wirkung von Heparin:
- Antihistaminika;
- Alkaloide;
- Herzglykoside;
- Phenothiazin;
- Nikotinsäure;
- Nitroglycerin;
- Tetracycline;
- alkalische Aminosäuren;
- Protamine;
- Thyroxin;
- Polypeptide.
Eine sich verschlechternde therapeutische Wirkung ist auch festzustellen, wenn der Patient dem Rauchen ausgesetzt ist.
Gegenanzeigen, Nebenwirkungen und Überdosierung
Injection Heparin hat weniger Kontraindikationen als die lokale Anwendung.
Nichtsdestotrotz ist das Medikament für die Verwendung unter den folgenden Bedingungen nicht angezeigt:
- langsame Blutgerinnung;
- erhöhte Gefäßpermeabilität;
- Veranlagung zu inneren Blutungen;
- Nierenversagen;
- schwerer Leberschaden;
- entzündlicher Prozess der Vorhöfe;
- Aneurysma;
- Leukämie;
- bakterielle Endokarditis;
- onkologische Prozesse;
- Abnahme des Hämoglobinspiegels;
- Knochenmarkerkrankungen;
- venöse Gangrän.
Vor der subkutanen Verabreichung von Heparin ist eine Diagnose erforderlich, um Kontraindikationen zu beseitigen.
Vor dem Hintergrund einer längeren Behandlung mit diesem Medikament können sich folgende Nebenwirkungen entwickeln:
- Rötung der Haut;
- Hautausschläge;
- Brennen;
- Juckreiz
- Bronchospasmus;
- anaphylaktischer Schock;
- innere Blutungen;
- Senkung des Thrombozytenbluts;
- Kopfschmerzen;
- Erbrechen
- Gelenkschmerzen;
- Anstieg des Blutdrucks;
- Durchfall;
- Appetitlosigkeit.
Wurde eine Langzeitbehandlung bei Patienten mit Thrombozytopenie durchgeführt, können Gangrän, Myokardinfarkt, Calciummangel, Knochenbrüchigkeit und Alopezie auftreten. Eine Überdosierung des Arzneimittels ist möglich, was sich in der Entwicklung von inneren Blutungen äußert.
Antikoagulans-Analoga
Angesichts der Vielzahl von Kontraindikationen und der eher schwerwiegenden Nebenwirkungen werden häufig Heparin-Analoga ausgewählt.
In der Regel wird das Original durch die folgenden Injektionsmedikamente ersetzt:
- Clexan wird normalerweise bei Gefäßoperationen bei Patienten angewendet, die über einen längeren Zeitraum liegen, um eine Thrombose auszuschließen.
- Fraxiparin wird üblicherweise in der Orthopädie und Onkologie eingesetzt, um Thromboembolien vorzubeugen. Es sind Fälle bekannt, in denen Injektionen bei Myokardinfarkt, Angina pectoris, angewendet werden.
- Troparin, das zur Prophylaxe von Thromboembolien eingesetzt wird.
Normalerweise haben Heparinanaloga in Injektionen einen höheren Preis. Ein Arzt sollte die Ersatzstoffe auswählen, um die Entwicklung einer unerwünschten Reaktion aus dem Körper auszuschließen.
Heparin in Injektionen ist im Vergleich zur Salbe am sichersten. Das Medikament vermeidet Thrombosen und verbessert die Mikrozirkulation im Blut.